Cuprins
- INTRODUCERE
- CAPITOLUL 1. CADRU LEGISLATIV AL ASGURĂRILOR DE SĂNĂTATE DIN ROMÂNIA 5
- 1.1. SCURT ISTORIC 5
- 1.2. IMPLEMENTAREA REFORMEI 6
- 1.3. TRANSFORMĂRI SURVENITE CA URMARE A MODIFICĂRILOR LEGISLATIVE 8
- 1.4. HOTĂRÂRI DE GUVERN PRIVIND CONTRACTUL- CADRU 13
- 1.5. NORME COMUNE DE LUCRU CASA NAŢIONALĂ DE ASIGURĂRI DE SĂNĂTATE/MINISTERUL SĂNĂTĂŢII 13
- CAPITOLUL 2. ORGANIZAREA ASIGURĂRILOR DE SĂNĂTATE DIN ROMÂNIA 14
- 2.1. STRUCTURA SISTEMULUI DE ASIGURARI SOCIALE DE SANATATE 14
- 2.2. CASA NAŢIONALĂ DE ASIGURĂRI DE SĂNĂTATE (CNAS) 15
- 2.2.1. ORGANE DE CONDUCERE ALE CNAS 15
- 2.2.2. PRINCIPALELE ATRIBUTII ALE CNAS 17
- 2.3. CASA ASIGURĂRILOR DE SĂNĂTATE A TRANSPORTURILOR 18
- 2.4. CASA ASIGURĂRILOR DE SĂNĂTATE A APĂRĂRII, ORDINII PUBLICE, SIGURANŢEI NAŢIONALE ŞI AUTORITĂŢII JUDECĂTOREŞTI 19
- 2.5. CASELE JUDEŢENE DE ASIGURĂRI DE SĂNĂTATE 20
- CAPITOLUL 3. PARTICIPANŢII LA SISTEM 22
- 3.1. CNAS ŞI CASELE PARALELE 22
- 3.2. COLEGIUL MEDICILOR 22
- 3.3. MINISTERUL SĂNĂTĂŢII SI FAMILIEI 23
- 3.4. ASIGURAŢII 24
- 3.5. FURNIZORII DE SERVICII MEDICALE 30
- 3.5.1. MEDICUL DE FAMILIE 32
- 3.5.2. MEDICUL SPECIALIST DIN AMBULATORIU 34
- 3.5.3. SPITALUL 35
- 3.5.4. FARMACIA 37
- 3.5.5. FURNIZORII DE SERVICII MEDICALE DE URGENŢĂ SI TRANSPORT SANITAR 38
- 3.5.6. FURNIZORII DE ÎNGRIJIRI LA DOMICILIU 38
- 3.5.7. FURNIZORII DE DISPOZITIVE MEDICALE 39
- 3.5.8. UNITATEA DE RECUPERARE 39
- CAPITOLUL 4. ASPECTE PRIVIND REFORMA ÎN DOMENIUL ASIGURĂRILOR SOCIALE DE SĂNĂTATE DIN ROMÂNIA ŞI UNELE ŢĂRI DEZVOLTATE 40
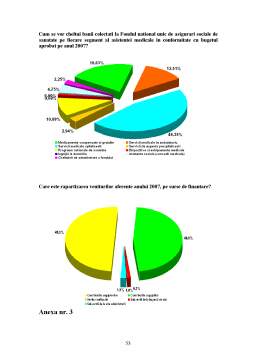
- STUDIU DE CAZ 45
- CONCLUZII SI PROPUNERI 48
- ANEXE
- BIBLIOGRAFIE
Extras din proiect
INTRODUCERE
Asigurările sociale de sănătate, reprezintă principalul sistem de ocrotire a sănătăţii populaţiei. Ele sunt obligatorii şi funcţionează descentralizat, pe baza principiului solidarităţii şi subsidiarităţii în colectarea şi utilizarea fondurilor, precum şi a dreptului alegerii libere de către asiguraţi a medicului, a unităţii sanitare şi a casei de asigurări de sănătate. De asemenea, pot funcţiona şi alte forme de asigurări de sănătate care acoperă riscuri individuale, în diferite situaţii speciale. Se pot organiza şi societăţi private de asigurări de sănătate. Aceste asigurări nu sunt oblgatorii.
România are o lungă tradiţie în organizarea sistemului de asistenţă sanitară. Între primul şi cel de al doilea război mondial, a existat un sistem de asigurări sociale bazat pe modelul de asigurări Bismark. Angajaţii din întreprinderile industriale, comercianţii, funcţionarii şi familiile lor, precum şi liberii profesionişti erau acoperiţi de asigurările de sănătate. Totuşi aceştia nu reprezentau decât 5% din întreaga populaţie. Contribuţiile în funcţie de venit se plăteau în proporţii egale atât de salariaţi cât şi de patroni.
În anul 1949, a fost aprobată Legea organizării sistemului de sănătate de stat şi a urmat o tranziţie progresivă către sistemul de sănătate Semashko. Acest sistem se baza pe principiile asigurărilor universale şi pe accesul liber la servicii. Principalele caracteristici ale sistemului sanitar din România în timpul acestor patru decenii au fost: finanţarea de către stat, planificarea centralizată, administrarea rigidă şi monopolul statului asupra serviciilor medicale. De asemenea, de remarcat este şi absenţa sistemului privat (acesta fiind abolit) şi faptul că toţi profesioniştii din sistemul de sănătate aveau statutul de funcţionari publici. Deşi din 1949 au avut loc multe schimbări, noutatea a apărut abia în 1978, când a fost promulgată o lege a sănătăţii. În 1983, a fost introdusă plata directă pentru unele servicii, dar toate serviciile au continuat să fie furnizate în unităţi proprietate de stat. Absenţa concurenţei sau a iniţiativei individuale, calitatea slabă a serviciilor de sănătate, sub-finanţarea, ineficienţa, normele rigide, şi echipamentele medicale neadecvate au creat presiuni pentru schimbare. Sistemul de asistenţă medicală Semashko din România anterioară lui 1989 a fost un sistem tipic pentru ţările din estul şi centrul Europei. Principala caracteristică era faptul că statul furniza serviciile de sănătate tuturor membrilor societăţii, lăsând utilizatorului foarte puţină libertate de a alege, dar având ca scop atingerea unui nivel ridicat de echitate. Prin intermediul Ministerului Sănătăţii s-a creat un sistem extrem de standardizat, centralizat şi strict reglementat. Moştenirea lăsată de sistem şi funcţionarea actuală a asistenţei medicale încă reflectă, într-o oarecare măsură, problemele acestuia, cum ar fi: proporţia relativ scăzută din PIB alocată îngrijirilor de sănătate; alocarea centralizată şi inechitabilă a resurselor (cu plăţi ilegale – „bacşiş” – şi avantaje pentru nomenclatură); lipsa reacţiei la nevoile locale; calitatea slabă a serviciilor la primul nivel, trimiterile neadecvate şi accentul puternic pus pe serviciile curative spitaliceşti unde lipsesc aparatura medicală şi medicamentele necesare; numărul mare de paturi şi numărul personalului medical nu corespund dotării cu aparatură şi medicamente; slaba capacitate managerială în cadrul sistemului de îngrijiri de sănătate şi lipsa unui personal sanitar care să aibă competenţe în dezvoltarea şi managementul politicilor.
Între 1990 şi 1995, Guvernul şi Ministerul Sănătăţii au adoptat o serie de decrete şi ordine care, în timp, au provocat mai multe schimbări. Nici una dintre aceste schimbări nu a pus la îndoială dreptul la asistenţă medicală care este garantat de Articolul 33 din Constituţia României.
Începând cu 1995, au fost promulgate legi importante privind structura şi organizarea sistemului de îngrijiri de sănătate din România. Noile reglementări au schimbat practic întreaga structură a sistemului sanitar şi au stabilit cadrul legal pentru trecerea la un sistem integrat, centralizat, proprietate a statului şi controlat de către stat prin taxe, la un sistem de asigurări sociale de sănătate, mult mai descentralizat şi pluralist, cu relaţii contractuale între fondurile de asigurări de sănătate (cumpărători) şi furnizorii de servicii de sănătate.
CAPITOLUL 1
CADRU LEGISLATIV AL ASIGURĂRILOR DE SĂNĂTATE DIN ROMÂNIA
1.1. SCURT ISTORIC
Până la apariţia Legii asigurărilor de sănătate nr. 145/1997, sistemul de ocrotire a sănătăţii a fost coordonat în mod centralizat de către Ministerul Sănătăţii prin cele 41 de direcţii sanitare judeţene şi direcţia sanitară a municipiului Bucureşti, constituit dintr-o reţea de spitale, policlinici, dispensare şi alte unităţi sanitare. În plus, existau şi un număr de spitale, institute şi centre naţionale de înaltă specializare direct subordonate Ministerului Sănătăţii, precum şi reţele medicale paralele, în subordinea Ministerului Transporturilor, Ministerului Apărării Naţionale, Ministerului de Interne, Ministerului Muncii şi Protecţiei Sociale şi Serviciului Român de Informaţii, care furnizau servicii medicale şi răspundeau de ocrotirea sănătăţii pentru o anumită categorie de populaţie.
Preview document
Conținut arhivă zip
- Sistemul Asigurarilor de Sananate din Romania - Studiu de Caz.doc